In de jeugdhulp in Nederland gebeurt iets wonderlijks. Terwijl het ondenkbaar is dat, zeg, een chirurg niet werkt volgens de richtlijnen, zijn veel professionals in de jeugdhulp huiverig als het om ‘richtlijnen’ gaat. Doemgedachten van een korset zonder bewegingsruimte vertroebelen de gedachtegang. Los van het feit dat het best moeilijk is om richtlijnen goed toe te passen en dat (inderdaad) onze beste behandelingen niet altijd bij iedereen werken, begint de discussie met de vraag: waarom zou je als behandelaar de voorkeur geven aan een interventie waarvoor geen evidentie is als er ook een is die wél bewezen werkzaam is?
Bij onze zusterdisciplines, bijvoorbeeld in de somatische geneeskunde, is het intussen vanzelfsprekend. Behandelingen waarvan bewezen is dat ze niet effectief zijn, biedt men niet meer aan. In het gunstige geval dat onnuttige behandelingen niet schaden, kosten ze alsnog inzet, tijd en middelen. Ook in de jeugdhulp geldt dat kinderen, jeugdigen en ouders belasten met behandelingen die niet meehelpen aan de oplossing van hun moeilijkheden, onethisch is. Ook in maatschappelijk opzicht
Premature closing
In de discussie over wel of geen richtlijnen volgen, zien we vaak het verschijnsel van premature closing: als je eenmaal een goed argument (voor of tegen) hebt gevonden, stop je met zoeken naar argumenten die misschien nog beter of overtuigender zijn. Tegenstanders van evidencebased werken zeggen bijvoorbeeld: ‘De relatie tussen therapeut en cliënt is het belangrijkste; punt’. ‘Zelfredzaamheid en eigen kracht is de basis; punt.’ ‘De problematiek van de jeugdigen en gezinnen waarmee ik werk is te complex; punt.’ Argumenten die best oké zijn, maar de discussie niet verder helpen
Evidencebased werken
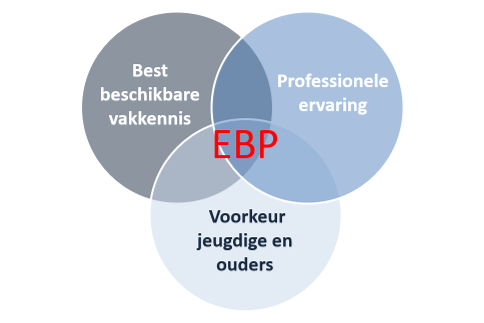
Sackett (1996) probeerde met zijn definitie de schijnbare tegenstelling tussen richtlijnen volgen enerzijds en zorg op maat bieden anderzijds, te ontkrachten. Evidencebased werken doet recht aan beide, zegt hij. Drie componenten zijn onlosmakelijk met elkaar verbonden: de cliënt, de professional en evidentie. Evidencebased werken garandeert dat jeugdigen en hun ouders kunnen kiezen welke behandeling het beste past bij hun individuele waarden en voorkeuren. Bij die besluitvorming kunnen zij samen met hun hulpverlener gebruikmaken van de best beschikbare vakkennis (bijvoorbeeld in de vorm van wetenschappelijk evidentie) én van de ervaring van de professional.
Maar wat als de robuuste wetenschappelijke onderbouwing (nog) niet voldoende beschikbaar is? In ons vakgebied, maar ook in de somatiek, is dat aan de orde van de dag. Tja, dan moeten we het doen met de best beschikbare onderbouwing. Soms is dat de theorie en soms is dat de praktijkervaring. Maar nog steeds biedt evidencebased werken dan een kader waarmee cliënt en hulpverlener samen logische besluiten kunnen nemen over wat ze het beste kunnen doen om de problemen te lijf te gaan.
Vakkundig maatwerk
Of de samen gekozen, aantoonbaar effectieve interventie bij de betreffende cliënt goed werkt, hangt ook van andere factoren af. Zijn de verwachtingen over het te behalen resultaat adequaat? Is de context behulpzaam of zijn er belemmerende omstandigheden? Niet alleen de interventie doet ertoe dus. Maar de kans op succes wordt wel groter als we – net als de chirurg – kiezen voor een methode die al eerder succesvol was bij dergelijke problemen. Het is dus onverstandig om die evidentie te negeren. Een goede analyse van de problemen, de context waarin die problemen zich voordoen én de voorkeur van de jeugdige en zijn ouders vormen tezamen een stevige basis voor succes. Evidencebased werken is gewoon vakkundig maatwerk. En wie zou dat niet willen?
Literatuur
Sackett, D. L., Rosenberg, W. M., Gray, J. M., Haynes, R. B., & Richardson, W. S. (1996). Evidence based medicine: what it is and what it isn’t. British Medical Journal 312, 13, 71-72.
Deze column verscheen eerder in Kind en Adolescent Praktijk 18(1), 39–39